Antikoagulasjon gir svært god beskyttelse mot nye hjerneinfarkt hos pasienter med hjerneinfarkt/TIA og samtidig atrieflimmer (lenke til anbefaling). En rekke studier har vist at de nyere Direkte Orale AntiKoagulerende midler (DOAK) anbefales framfor warfarin (Marevan) fordi DOAK gir mindre risiko for blødninger (6,7,8,9).
Forskningsdokumentasjonen (1) viser en reduksjon i antall nye hjerneslag ved tidlig oppstart av antikoagulasjon, men effekten er liten med en statistisk ikke-signifikant absolutt risikoreduksjon på 1,1%. Det er få nye hjerneslag som unngås ved tidlig oppstart av antikoagulasjon, men hjerneslag er en alvorlig hendelse og har mulige store konskvenser for den enkelte. Tidlig oppstart av antikoagulasjon er dessuten et enkelt gjennomførbart og lite kostbart tiltak.
En fordel med å starte antikoagulasjonsbehandling tidlig, er økt etterlevelse fordi behandlingen oftere blir igangsatt før utskrivning fra slagenheten, pga korte liggetider i slagenhetene (median liggetid 5 dager- jfr Norsk hjerneslagregister).
Kunnskapsgrunnlaget gir ikke sikre holdepunkter for flere blødninger eller økt blødningsrisiko ved tidlig oppstart av antikoagulasjon. Blødningsrisikoen er lav både ved tidlig og sen oppstart. I studiene var det en overvekt av små og moderate infarkter og knapt hver 4. pasient hadde et stort infarkt. Det er noe blødningsrisiko ved store hjerneinfarkter, men ved å utsette oppstart av antikoagualsjon til dag 6 eller 7 etter symptomdebut, vurderes risikoen for blødninger å være lav. Ved å inkludere NIHSS skår i vuderingen av store hjerneinfarkter, kan risiko for blødning ytterligere reduseres.
Risikoen ved behandling med antikoagulasjon er økt fare for blødninger som trolig er størst i den første tiden etter et hjerneinfarkt.
Subgruppeanalyser i TIMING studien (REF), viste at ved NIHSS >10 var det ingen tendenser i effekt eller risiko i favør av tidlig behandling. NIHSS >15 viste en tendens til økt risiko for blødning ved tidlig start av antikoagulasjonsbehandling (2). Det er lite evidens om blødningsrisiko ved store infarkter ettersom det var få pasienter med store hjerneinfarkter i ELAN studien (1). Forsinket oppstart av antikoagualsjon hos pasienter med NIHSS >10 anbefales derfor for å redusere risiko for blødninger.
Det er liten effekt av tidlig antikoagulasjon ved svært lette slagsymptomer (NIHSS 0-3) (2). Dette kan skyldes at mange pasienter med lette symptomer har lakunære hjerneinfarkter. Sammenhengen mellom atrieflimmer og lakunære infarkter er ikke så tydelig som ved andre og større infarkter. Risiko for blødninger vurderes som liten ved små infarkter og tidlig oppstart innen 48 timer kan anbefales for denne gruppen
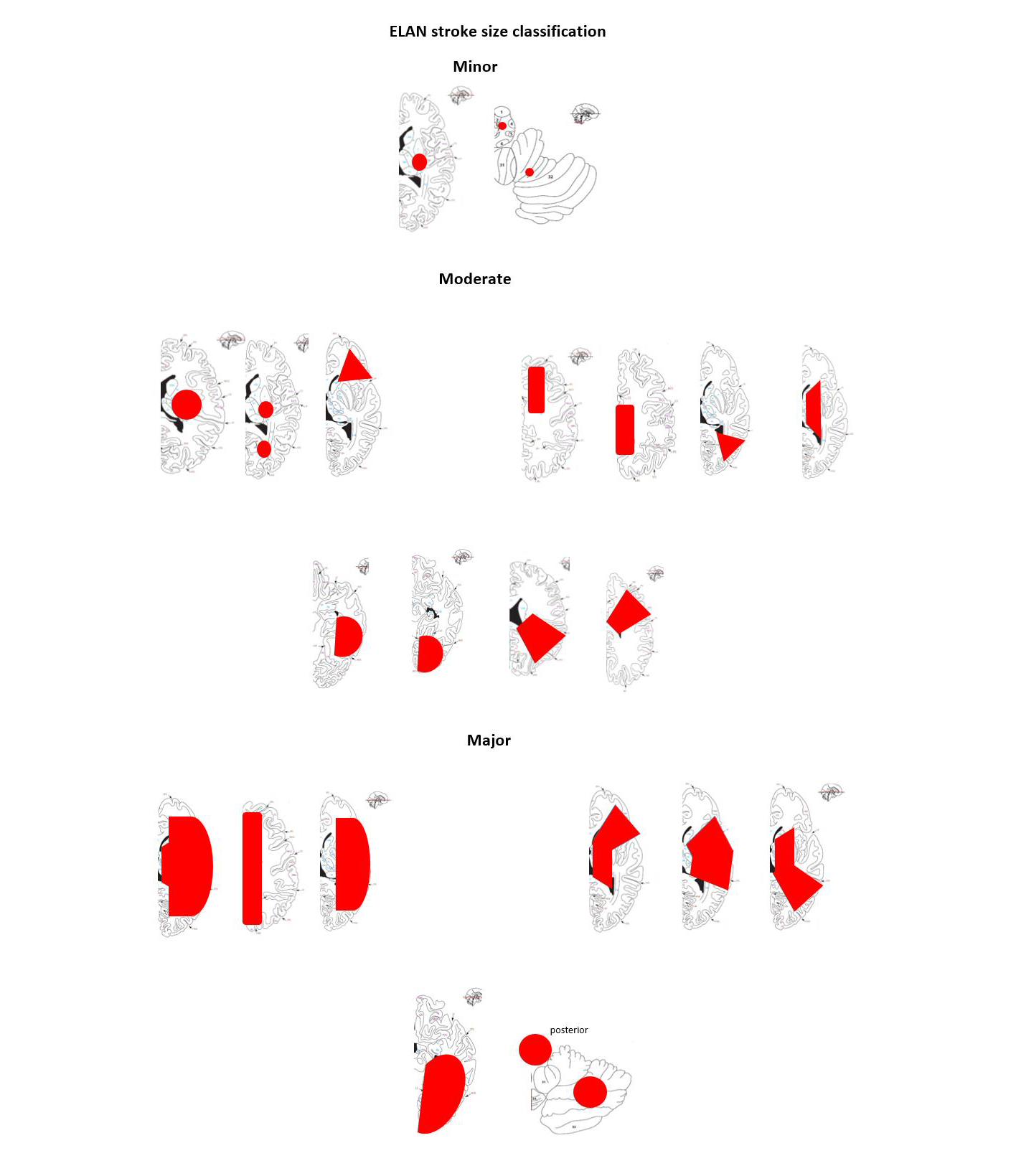
Metode for vurdering av infarktstørrelse
Oppstart av behandling vil for de fleste basere seg på bildeundersøkelser som allerede er en del av anbefalingene for bildeundersøkelse ved akutt hjerneslag. I ELAN studien var det ikke krav om at MR måtte benyttes for klassifisering av størrelsen på hjerneinfarktene. MR gir et bedre grunnlag for klassifisering, men det gjelder i praksis bare de små hjerneinfarktene da disse pasientene ofte ikke vil ha funn på CT når det foreligger små og mellomstore infarkter (Fischer et al, ). I tillegg vil pasienter med store hjerneinfarkter oftere ha høy NIHSS slik at anbefalingen ikke vil gi noen vesentlig økt bruk av MR for å avgjøre om tidlig eller sein oppstart av antikoagulasjon.
Klinikere som behandler hjerneslag er som oftest mer trenet i å bedømme alvorligheten av et hjerneslag ved NIHSS enn ved størrelsen på infarktet ved bildediagnostikk, og derfor foreslås NIHSS som et supplement i indikasjonsstillingen.
Inntil antikoagulasjon startes, anbefales at at alle pasienter får ASA som monoteterapi. Det vil for pasienter som denne anbefalingen gjelder for ikke være nødvendig å starte med dobbel platehemming. Anbefaling om dobbel platehemming ved akutt hjerneinfrakt gjelder for pasienter med NIHSS 0-3, men pasienter med atrieflimmer var ikke inkludert i de studier som danner kunnskapsgrunnlaget for dobbelt platehemming og det er også usikkert om dobbel platehemming i så kort tid som 24- 48 timer gir noen positiv effekt.
Referanser
1) Fischer U, Koga M, Strbian D, et al . Early versus Later Anticoagulation for Stroke with Atrial Fibrillation. N Engl J Med. 2023 Jun 29;388(26):2411-2421.
[2] Oldgren J, Åsberg S, Hijazi Z et al : Early Versus Delayed Non-Vitamin K Antagonist Oral Anticoagulant Therapy after Acute Ischemic Stroke in Atrial Fibrillation (TIMING): A Registry-Based Randomized Controlled Noninferiority Study. Circulation 146(14):1056-1066- Pubmed Tidsskrift
[3] Sharobeam A, Lin L, Lam C et al : Early anticoagulation in patients with stroke and atrial fibrillation is associated with fewer ischaemic lesions at 1 month: the ATTUNE study. Stroke and vascular neurology 2023; Pubmed Tidsskrift
[4] Alrohimi A, Rose DZ, Burgin WS et al : Risk of hemorrhagic transformation with early use of direct oral anticoagulants after acute ischemic stroke: A pooled analysis of prospective studies and randomized trials. International journal of stroke : official journal of the International Stroke Society 2023; 17474930231164891 Pubmed Tidsskrift
[5] Palaiodimou L, Stefanou M-I, Katsanos AH et al : Early Anticoagulation in Patients with Acute Ischemic Stroke Due to Atrial Fibrillation: A Systematic Review and Meta-Analysis. Journal of clinical medicine 2022;11(17):Pubmed Tidsskrift
[6] RELY) Connolly SJ, Ezekowitz MD, Yusuf S, Eikelboom J, Oldgren J, Parekh A, Pogue J, Reilly PA, Themeles E, Varrone J, et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009;361:1139–1151.
[7] (ROCKET-AF)Patel MR, Mahaffey KW, Garg J, Pan G, Singer DE, Hacke W, Breithardt G, Halperin JL, Hankey GJ, Piccini JP, et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 2011;365:883–891.
[8] (ARISTOTLE) Granger CB, Alexander JH, McMurray JJ, Lopes RD, Hylek EM, Hanna M, Al-Khalidi HR, Ansell J, Atar D, Avezum A, et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med 2011;365:981–992.
[9] Ruff CT, Giugliano RP, Braunwald E, Hoffman EB, Deenadayalu N, Ezekowitz MD, et al. Comparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: a meta-analysis of randomised trials. Lancet (London, England) 2014;383(9921):955-62